El asesino silencioso de 13 millones de personas
La sepsis no es simplemente una complicación clínica; es una emergencia de salud pública de proporciones devastadoras. Las cifras son contundentes: cada año se registran aproximadamente 49 millones de casos y 13 millones de muertes relacionadas con esta disfunción orgánica. Pero el impacto no termina en el alta hospitalaria. Como expertos en medicina de emergencias, sabemos que sobrevivir a la sepsis es solo el inicio de una batalla larga contra secuelas físicas, cognitivas y mentales que fracturan la calidad de vida de los pacientes.
Las nuevas Guías 2026 del Surviving Sepsis Campaign (SSC) no son una revisión rutinaria. Representan un cambio de paradigma basado en la precisión y la rapidez, alejándose de las fórmulas rígidas para abrazar una medicina más inteligente.
"La sepsis, una disfunción orgánica aguda potencialmente mortal debida a una infección, es una prioridad de salud global... La identificación y el tratamiento tempranos son fundamentales para mejorar los resultados".
El fin de una era: ¿Por qué ya no confiamos solo en el qSOFA?
Durante años, el quick SOFA (qSOFA) fue alabado por su simplicidad a pie de cama. Sin embargo, la evidencia actual nos obliga a retirarlo como herramienta única de detección debido a su alarmante baja sensibilidad (apenas un 23.1%). Confiar ciegamente en el qSOFA significa ignorar a 3 de cada 4 pacientes que están desarrollando sepsis frente a nuestros ojos.
Las Guías 2026 recomiendan ahora priorizar herramientas como NEWS, NEWS2, MEWS o SIRS. La superioridad técnica es clara:
- NEWS2 como estándar de oro: Presenta la mejor sensibilidad absoluta del mercado (73.1%), permitiendo detectar el deterioro clínico mucho antes de que el daño sea irreversible.
- Sensibilidad vs. Especificidad: Mientras el qSOFA es específico (nos dice quién está muy grave), las otras herramientas son sensibles, lo cual es vital para el triaje: no queremos que nadie se nos escape.
- Identificación del deterioro: Estas escalas integran sutiles alteraciones fisiológicas que predicen con mayor precisión el ingreso a UCI y la mortalidad.
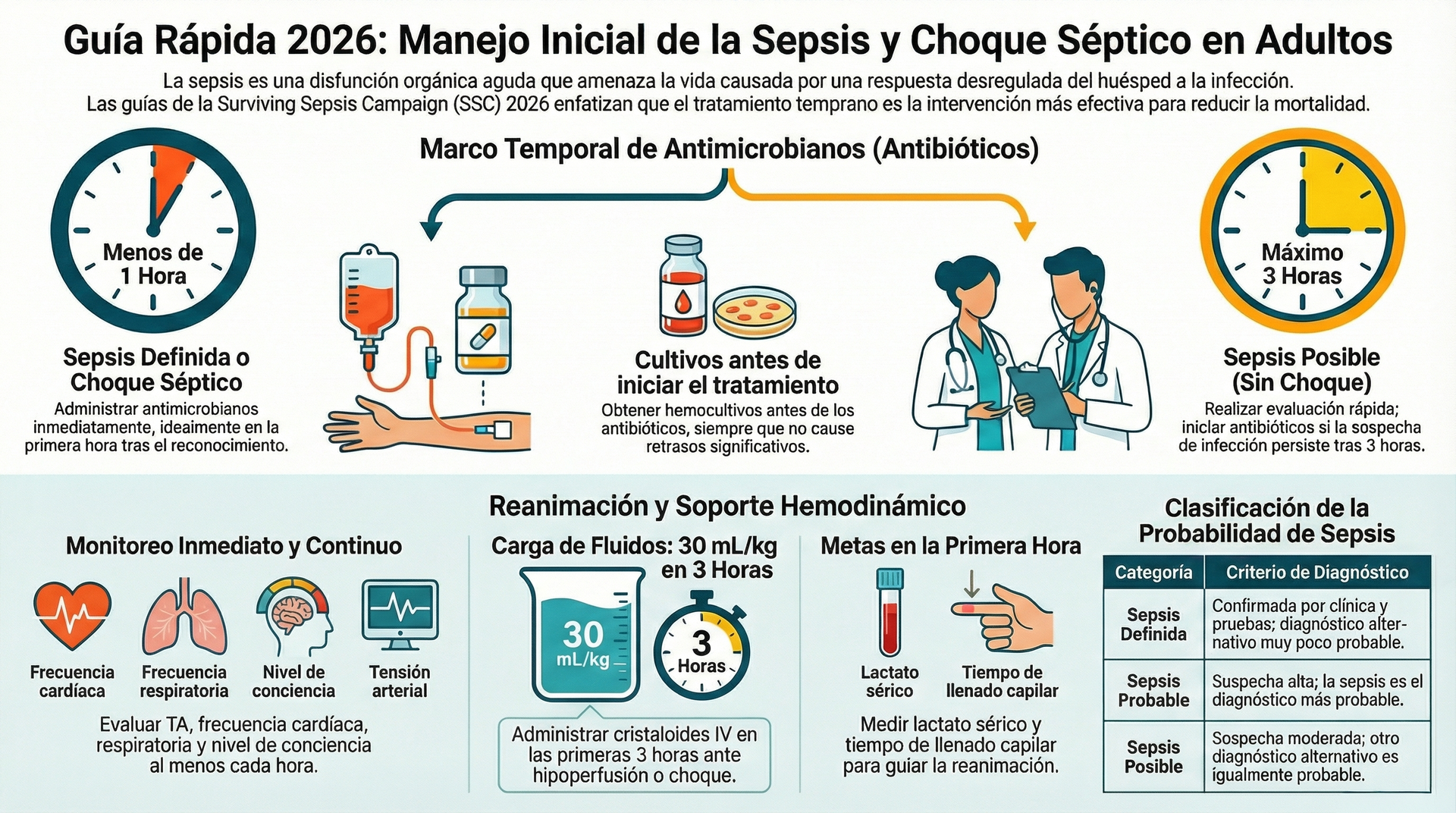
La Regla de Oro: El reloj de los antibióticos (1 vs. 3 horas)
En la sepsis, el tiempo es tejido. No obstante, la Guía 2026 introduce una finura diagnóstica esencial para evitar el sobretratamiento y la resistencia antimicrobiana, categorizando la urgencia según la probabilidad diagnóstica (basada en la Tabla 3 de la fuente):
- Emergencia de 1 hora: Para pacientes con choque séptico o con Sepsis Probable/Definida (donde la infección es el diagnóstico más probable tras el examen físico), el antibiótico debe administrarse inmediatamente, idealmente dentro de los primeros 60 minutos.
- Ventana de 3 horas para "Sepsis Posible": Se define como "Sepsis Posible" cuando existe una sospecha moderada, pero un diagnóstico alternativo (no infeccioso) es igualmente probable. En estos casos, se permite un periodo de investigación rápida. Si tras 180 minutos la sospecha persiste, los antimicrobianos deben iniciarse sin falta antes de cumplirse las 3 horas.
Hipotensión Permisiva: Menos es más en pacientes mayores de 65 años
Durante décadas, la inercia médica nos dictó que "más presión es mejor". La Guía 2026 rompe este mito mediante la Hipotensión Permisiva. En adultos de 65 años o más, la ciencia sugiere ahora un objetivo de Presión Arterial Media (MAP) más bajo: 60-65 mmHg.
Este cambio de estrategia no es caprichoso. Forzar presiones más altas en el anciano mediante dosis masivas de vasopresores aumenta drásticamente el riesgo de arritmias (como fibrilación auricular) y otros efectos tóxicos de las catecolaminas, sin ofrecer un beneficio real en la supervivencia. Es medicina de precisión: ajustar las metas al sustrato fisiológico del paciente para evitar que el tratamiento sea más dañino que la enfermedad.
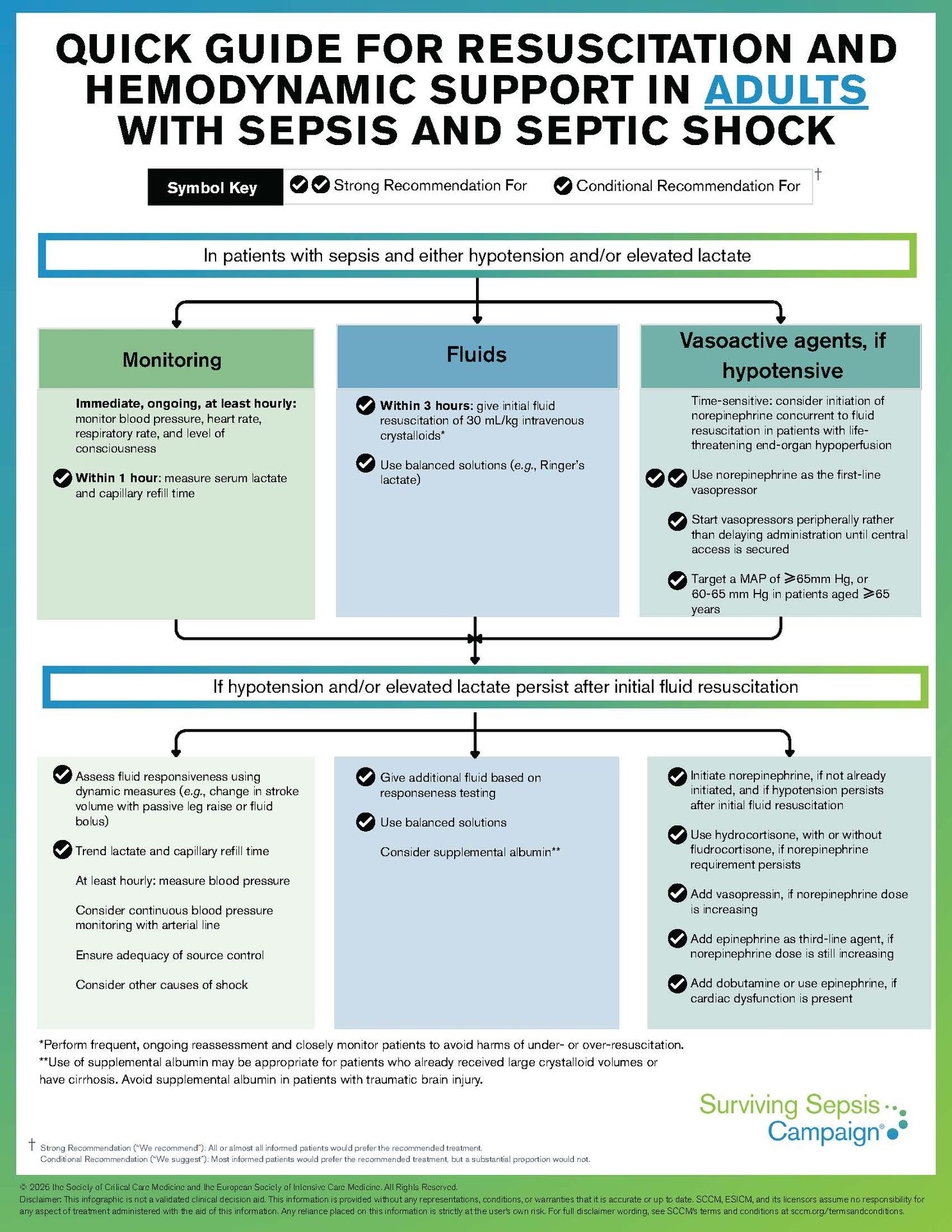
Vasopresores Periféricos: Rompiendo el mito de la vía central obligatoria
El dogma de que la norepinefrina requiere obligatoriamente una vía central ha causado retrasos fatales en la resucitación. La nueva guía es clara: si el paciente necesita soporte de presión para restaurar la perfusión, inicie vasopresores por vía periférica de inmediato. No espere a la colocación del catéter central.
La realidad de nuestra práctica clínica ya ha validado esto: el 86.6% de los expertos del panel ya utiliza esta vía. Además, los datos de los expertos revelan una flexibilidad operativa fascinante:
- El 46.6% mantiene la infusión periférica hasta por 6 horas.
- Un 27.6% ni siquiera establece un límite de tiempo definido, priorizando la estabilidad clínica sobre el acceso venoso.
No es solo qué antibiótico usas, sino cómo lo administras: La victoria de la infusión prolongada
La administración de betalactámicos ha dado un salto evolutivo. Basándose en evidencia de alta certeza, la guía ahora recomienda el uso de infusión prolongada (extendida o continua) para el mantenimiento de estos fármacos.
El objetivo técnico es maximizar la farmacodinamia, específicamente el tiempo que la concentración del fármaco libre permanece por encima de la Concentración Inhibitoria Mínima (fT > MIC). Esta práctica no es un detalle menor: logra 25 muertes menos por cada 1,000 pacientes.
"Es fundamental administrar una dosis de carga antes de iniciar la infusión prolongada para asegurar que se alcancen concentraciones terapéuticas efectivas de inmediato".
Nota de implementación: En entornos de recursos limitados, este cambio puede ser un reto logístico por la necesidad de bombas de infusión, pero la magnitud del beneficio en mortalidad lo convierte en una prioridad institucional.
El mito de las vitaminas y la precisión en fluidos
La ciencia basada en datos robustos (ensayos LOVIT y VIOLET) ha sido el verdugo de las "terapias hype". La guía sugiere en contra del uso de Vitamina C e IV Vitamina D para tratar la sepsis. De hecho, el estudio VIOLET mostró un aumento del 12.4% en el riesgo de mortalidad en subgrupos con dosis altas de Vitamina D.
Asimismo, la resucitación con fluidos se vuelve más quirúrgica. Si bien se mantienen los 30 mL/kg de cristaloides balanceados, la guía introduce una nota de seguridad crítica para la obesidad: en pacientes con un IMC > 30 kg/m^2, el volumen debe calcularse utilizando el peso ideal o ajustado, nunca el peso real, para evitar la sobre-resucitación y el edema pulmonar.
Hacia una medicina de precisión y sistemas inteligentes
La gestión de la sepsis en 2026 se define por la velocidad en el choque, la personalización de las metas (como la MAP en ancianos) y el abandono de terapias sin sustento sólido. Ya no podemos permitirnos una medicina de "talla única". La pregunta que queda para su unidad de emergencias es provocadora e ineludible: ¿Cuántas vidas se están perdiendo hoy en su institución por seguir protocolos diseñados hace una década y que la evidencia ya ha dejado atrás?
🔗 Referencia
Prescott, H. C., Antonelli, M., Alhazzani, W., Møller, M. H., Alshamsi, F., Azevedo, L. C. P., Belley-Cote, E., De Waele, J., Derde, L., Dionne, J. C., Evans, L., Gershengorn, H. B., Hodgson, C. L., Honarmand, K., Kesecioglu, J., McIntyre, L., Mer, M., Nunnally, M. E., Oczkowski, S. J. W., … Coopersmith, C. M. (2026). Surviving Sepsis Campaign: International Guidelines for Management of Sepsis and Septic Shock 2026. Critical Care Medicine. https://doi.org/10.1097/CCM.0000000000007075