Las intoxicaciones por medicamentos cardiovasculares representan una causa significativa de toxicidad grave a nivel mundial. En los Estados Unidos, durante el año 2020, constituyeron la sexta causa más común de llamadas a los centros de intoxicación y la tercera causa de intoxicaciones fatales, siendo la mayoría de las muertes atribuidas a la toxicidad por bloqueadores de los canales de calcio (BCC). Los betabloqueantes (BB), por su parte, ocuparon el séptimo lugar en mortalidad relacionada con intoxicaciones. Dada la severidad de la morbilidad y mortalidad asociadas, comprender la fisiopatología, la evaluación clínica y el manejo terapéutico de estas intoxicaciones es fundamental para mejorar el pronóstico y reducir la letalidad de los casos.
Fisiopatología y Presentación Clínica
Toxicidad por Betabloqueantes (BB)
Los betabloqueantes son antagonistas de los receptores beta-adrenérgicos y, por lo tanto, disminuyen los efectos de las catecolaminas sobre dichos receptores. Esto genera una reducción tanto del cronotropismo como del inotropismo cardíaco, además de disminuir la conducción a través de los nodos sinoauricular (SA) y auriculoventricular (AV). Aunque pueden clasificarse en selectivos (beta-1) y no selectivos, en casos de sobredosis la especificidad se pierde, amplificando la toxicidad sistémica (Tabla 1). Algunos, como acebutolol, carvedilol y propranolol, también inhiben los canales de calcio, produciendo un ensanchamiento del QRS. El propranolol, altamente liposoluble, atraviesa con facilidad la barrera hematoencefálica, generando convulsiones, delirio y coma. Otros, como sotalol y acebutolol, bloquean los canales de potasio, provocando prolongación del QTc y arritmias tipo torsades de pointes. Clínicamente, predominan la bradicardia y la hipotensión, especialmente en pacientes con enfermedad cardíaca previa o intoxicación concomitante por otros fármacos cardiovasculares.
Tabla 1. Clases y mecanismos de BB y CCB
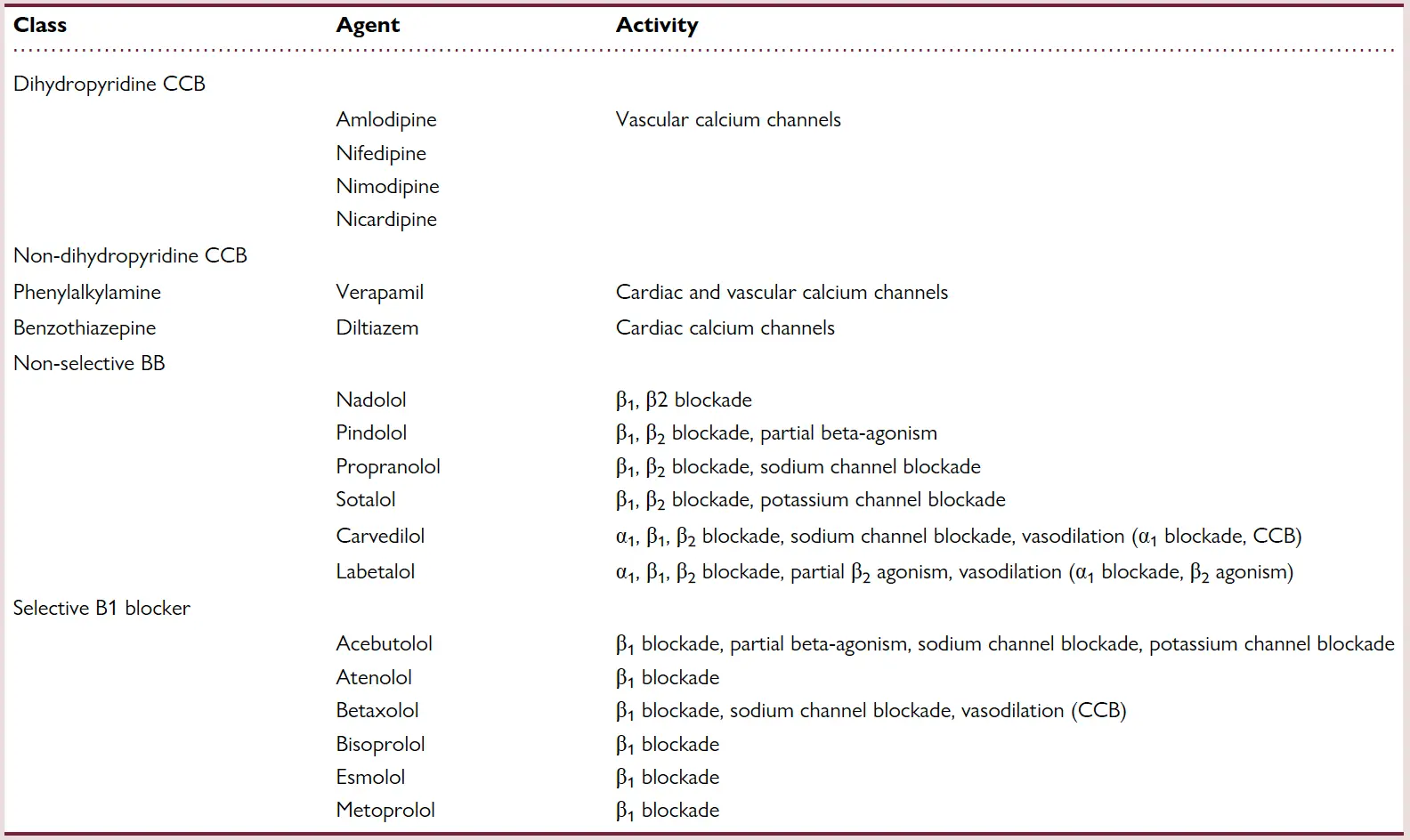
BB: BetaBloqueantes, BCC: Bolqueadores de los Canales de Calcio
Toxicidad por Bloqueadores de los Canales de Calcio (BCC)
Los BCC se clasifican en dihidropiridínicos (como amlodipino) y no dihidropiridínicos (como diltiazem y verapamilo). Los primeros actúan principalmente sobre el músculo liso vascular, generando vasodilatación periférica, pero en sobredosis pierden su selectividad y afectan también los canales cardíacos tipo L, reduciendo la contractilidad. Los no dihidropiridínicos, en cambio, bloquean directamente los canales cardíacos, produciendo bradicardia, bloqueo AV y disfunción contráctil severa. Además, la inhibición de los canales de calcio pancreáticos conduce a una disminución de la liberación de insulina y a la aparición de hiperglucemia, la cual suele correlacionarse con la gravedad de la intoxicación. En casos graves, puede desarrollarse edema pulmonar tanto cardiogénico como no cardiogénico.
Evaluación
La sospecha de intoxicación por BB o BCC debe surgir ante la presencia de bradicardia e hipotensión inexplicadas. Es indispensable realizar un electrocardiograma de 12 derivaciones y monitorización cardiorrespiratoria continua. Debe medirse la glucemia capilar, ya que la hiperglucemia puede orientar hacia toxicidad por BCC. Aunque las concentraciones séricas de estos fármacos no tienen utilidad clínica inmediata, la evaluación complementaria debe incluir electrolitos, función renal y pruebas tiroideas para descartar otras causas de bradicardia.
Manejo
El abordaje inicial se basa en medidas de soporte vital avanzado y monitorización hemodinámica estrecha. En intoxicaciones leves o asintomáticas, se recomienda observación durante 6 a 8 horas, pudiendo extenderse hasta 24 horas en formulaciones de liberación prolongada. La administración de líquidos intravenosos busca mantener la euvolemia sin generar sobrecarga, ya que la vasodilatación puede inducir edema pulmonar. En casos de bradicardia, la atropina puede ser útil como intervención temporal. Un ecocardiograma puede aportar información valiosa para guiar decisiones terapéuticas según el gasto cardíaco y la función ventricular.
Descontaminación Gastrointestinal
El carbón activado puede administrarse dentro de la primera hora posterior a la ingesta en pacientes conscientes y con reflejos protectores conservados, a dosis de 50-100 g. La irrigación intestinal completa se reserva para ingestiones masivas o de liberación prolongada, siempre que el paciente se mantenga hemodinámicamente estable.
Tratamientos Farmacológicos Específicos
El tratamiento incluye diversas estrategias que deben adaptarse al grado de compromiso cardiovascular.
- Fluidos y atropina. En hipotensión leve, los líquidos intravenosos son el primer paso, seguidos de atropina en casos de bradicardia persistente.
- Sales de calcio. Constituyen el tratamiento inicial de elección para intoxicaciones leves o moderadas, incrementando la contractilidad y el tono vascular. Se administran como cloruro o gluconato de calcio, ajustando dosis según niveles séricos.
- Glucagón. Aumenta el AMPc independientemente de los receptores adrenérgicos, mejorando el inotropismo y cronotropismo, especialmente útil en toxicidad por BB.
- Vasopresores. Se utilizan en casos de shock refractario; norepinefrina y epinefrina son de elección cuando hay disfunción contráctil, mientras que fenilefrina o dobutamina pueden emplearse según el perfil hemodinámico.
- Terapia con insulina euglucémica en dosis altas (HIE). Esta estrategia ha demostrado mejorar la perfusión y el gasto cardíaco en intoxicaciones graves. La infusión se inicia con un bolo de 1 U/kg, seguido de infusión continua ajustable, manteniendo euglucemia con dextrosa.
- Emulsión lipídica intravenosa. Indicada en casos refractarios o paro cardíaco, especialmente por fármacos lipofílicos como el propranolol.
- ECMO. En intoxicaciones severas, el soporte con oxigenación por membrana extracorpórea permite sostener la función cardíaca y respiratoria mientras se metaboliza el tóxico, con mejores tasas de supervivencia en centros especializados.
- Terapias coadyuvantes. El azul de metileno y la hidroxocobalamina pueden emplearse en casos de vasoplejia profunda refractaria.
- Estimulación cardíaca. Puede intentarse en bloqueos graves, aunque su efectividad es limitada.
- Eliminación extracorpórea. La hemodiálisis tiene utilidad solo en betabloqueantes hidrosolubles como atenolol o sotalol, pero no en fármacos lipofílicos como propranolol o verapamilo.
Consideraciones Especiales
El propranolol puede generar convulsiones tratables con benzodiazepinas, mientras que el sotalol puede inducir torsades de pointes por prolongación del QT, requiriendo corrección electrolítica y estimulación por sobremarcha. Es importante recordar que la presencia de dispositivos como marcapasos o asistencia ventricular no previene la toxicidad farmacológica, y el tratamiento debe ajustarse a la sintomatología clínica.
Brechas en el Conocimiento y Direcciones Futuras
La evidencia científica que respalda la mayoría de las intervenciones proviene de estudios experimentales o series de casos, lo que limita la solidez de las recomendaciones actuales. Se requiere más investigación clínica que permita establecer protocolos estandarizados y determinar la eficacia y seguridad de terapias como la insulina euglucémica o la emulsión lipídica en distintos tipos de intoxicación.
Conclusiones
Las intoxicaciones por betabloqueantes y bloqueadores de los canales de calcio constituyen emergencias médicas potencialmente letales que cursan con bradicardia, hipotensión y shock refractario. Su manejo exige una comprensión detallada de la fisiopatología y una intervención temprana y coordinada que combine medidas de soporte, farmacoterapia específica y, en casos graves, soporte circulatorio mecánico. La educación continua y la investigación clínica son esenciales para optimizar el tratamiento y reducir la mortalidad asociada a estos cuadros.
🔗 Referencia
Charlotte E Goldfine, Andrew Troger, Timothy B Erickson, Peter R Chai, Beta-blocker and calcium-channel blocker toxicity: current evidence on evaluation and management, European Heart Journal. Acute Cardiovascular Care, Volume 13, Issue 2, February 2024, Pages 247–253, https://doi.org/10.1093/ehjacc/zuad138